手术室内,外科医生专注于病灶切除,而麻醉医生则如同隐形的生命守护者,在监测仪的滴答声中调控着患者的意识、呼吸与循环。这一看似“凭经验”的工作,如今正被人工智能(AI)彻底重塑。从术前风险预判到术中危机预警,从精准穿刺导航到术后疼痛管理,AI正成为麻醉医生的“最强大脑”,让曾经依赖个体经验的麻醉诊疗迈入数据驱动的精准时代。
1.术前评估:AI织就风险预警网
“手术风险有多大?麻醉会不会醒不过来?”面对患者的焦虑,麻醉医生的术前评估如同“排雷”。传统评估依赖医生对病史、检查结果的人工整合,难免存在主观偏差与信息遗漏。而AI的介入,让风险评估变得精准且高效。
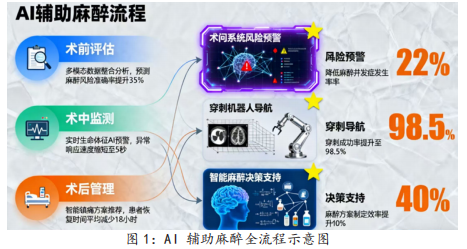
名为“术问”的智能系统,正成为术前访视的得力助手。这个命名源自《黄帝内经·素问》的AI系统,通过多轮自然语言对话采集患者病史、过敏史等信息,结合医学知识图谱自动识别潜在风险。在逾百例临床验证中,它能精准预警心脑血管意外、术后谵妄等隐患,为医生制定预案提供关键参考。更令人惊喜的是,其“神农人形机器人”版本还能通过动作交互传递人文关怀,有效缓解患者术前焦虑。气道评估是麻醉前的“生死关卡”,传统方法对困难气道的预测灵敏度不足80%,给全麻插管带来巨大风险。而基于深度学习的AI模型彻底改变了这一现状:通过分析患者不同角度的面部图像,提取下颌活动度、甲颌间距等特征,其预测灵敏度较高。在髋关节修复手术等场景中,AI只需输入患者特征,就能精准预测术后重症监护需求、住院时长等风险,准确率远超传统评估方法。
2.术中操作:AI化身“精准导航仪”
手术进行中,麻醉医生的每一个操作都关乎患者安全。AI技术的融入,正在将“经验依赖”转化为“精准可控”。
在穿刺操作领域,AI与机器人的结合终结了“盲穿时代”。我国研发的“智能麻醉穿刺辅助机器人系统”,通过超声影像识别与AI靶点定位,为医生提供实时导航。对于低年资医生而言,这相当于有经验丰富的专家现场指导,能显著缩短学习曲线。在椎管内麻醉中,老年患者的骨质增生常导致传统盲穿反复失败,而AI联合混合现实技术能三维重建脊柱结构,同步呈现进针轨迹,让穿刺成功率大幅提升,有效减少神经损伤等并发症。
血流动力学管理是术中麻醉的核心。当传统监护仪报警时,低血压往往已造成器官损伤,而AI能实现“未卜先知”。基于动脉压力波形的机器学习算法,可提前数分钟预测低血压,灵敏度、特异度均较高。某款“智能麻醉”大模型更是将预警升级为决策支持:当低血压预测指数超过85时,系统会结合心排血量等指标,在2分钟内给出干预方案,使术中低血压持续时间从32.7分钟缩短至8分钟。
麻醉深度监测同样实现了智能化突破。AI不仅分析脑电双频指数(BIS),还整合药物浓度、心率变异性等多维度数据,构建更全面的麻醉深度评估模型。这种多特征分析方法能精准避免术中知晓与麻醉过量,让患者始终处于最安全的麻醉状态。
3.全流程管理:AI打造“智能安全盾”
围手术期管理早已超越“术中麻醉”的范畴,AI正实现从术前到术后的全链条赋能。某款SenAgent智能体与医疗机构合作,构建了覆盖全流程的麻醉风险评估系统。它从电子病历中自动提取术前访视、检验检查等多源数据,结合风险预测知识库生成个性化方案;术中实时监测心率、血氧等指标,异常时立即预警;术后还能追踪疼痛管理效果,形成闭环管理。这种全流程智能化,不仅提升了效率,更保障了不同医院、不同医生的同质化诊疗水平。
某款“智能麻醉”大模型则展现了AI的规模化赋能潜力。这个基于DeepSeek大模型训练的系统,整合了百万例中国患者病历与权威指南,打造出医院、患者、基层医师三大端口。在医院端,它与手术系统深度集成,实现全流程智能决策;在基层端,它通过标准化知识图谱提升诊疗规范性,缓解我国20万麻醉医生缺口的压力。
4.未来展望:AI与医生的“共生时代”
AI正在成为麻醉医生的“最强大脑”,但这绝非取代人类。正如某“智能麻醉”大模型研发负责人所言,AI是辅助决策的助手,而非决策者。它解决了信息整合难、风险预测准等痛点,却无法替代医生的临床思维与人文关怀。
随着技术发展,AI将在更多场景释放潜力:结合可穿戴设备实现术前远程评估,通过闭环控制自动调节麻醉药物剂量,利用大数据优化术后镇痛方案。当AI处理重复劳动、精准识别风险,麻醉医生便能更专注于复杂决策与患者关怀,实现“技术精准”与“人文温度”的完美融合。

从手术室的仪器滴答声中,我们听到了医疗智能化的脚步声。人工智能与精准麻醉的结合,不仅让手术更安全、更高效,更重新定义了医患协作的未来——在AI的“最强大脑”支持下,麻醉医生将守护更多生命穿越手术的“安全隧道”。


